
|
Nauka » Zdrowie Neurochirurgia mózgowego porażenia dziecięcego oczami pacjenta [1]
Ukończyłem psychologię na Uniwersytecie Łódzkim, gdzie w październiku 2000 roku obroniłem pracę magisterską (temat „Samorealizacja młodzieży dorastającej w kontekście różnic indywidualnych w temperamencie", poświęcony teorii Hansa J. Eysencka) uzyskując tytuł magistra psychologii. Jestem pierwszą osobą w Polsce z lekką postacią MPD [ 2 ] (mózgowe porażenie dziecięce, choroba Little’a, cerebral palsy), u której wykonano operację neurochirurgiczną metodą DBS [ 3 ]. Oprócz mnie, jest w Polsce jeszcze 14 osób, wliczając w to osoby z bardzo ciężkimi postaciami tej choroby, które poddały się tej skomplikowanej operacji. W moim przypadku zabieg przeprowadził neurochirurg ze Słowacji profesor Miroslav Galanda [ 4 ] (Nemocnica Rooseveltova, Bańska Bystrzyca), który obecnie uważany jest za jednego z czołowych specjalistów w tej dziedzinie na świecie. Operacja polegała na wszczepieniu do mózgu stymulatora Firmy Eli Lilly [ 5 ], za pomocą którego stymulowano przedni płat móżdżku doprowadzając do obniżenia aktywności pewnych komórek nerwowych powodujących spastyczność mięśni. I. Opis choroby
W prawej nodze wszystko wyglądało podobnie, niemniej jednak było to znacznie bardziej pogłębione. Pocierałem czubkiem buta o ziemię, zdzierając go. Silniejsze napięcie spastyczne mięśni występowało poniżej kolana i pod kolanem. To charakterystyczne dla osób z MPD ustawienie kolan i stóp określa się jako semiflekcyjne post veni. Występował też defekt ortopedyczny (prawa noga wykręcała się w stopie na zewnątrz), który pojawił się po drugiej operacji ortopedycznej ścięgien Achillesa, dokonanej w 1985 r. Prawa ręka miała zniesioną część ruchów precyzyjnych dłoni. Kciuk, palec wskazujący oraz środkowy, miały małą siłę i słabe ruchy manipulacyjne. Byłem w stanie wciskać nimi klawisze komputera, pisać długopisem lub jeść z ogromnym trudem, jednak nie praktykowałem tego, gdyż nie miało to większego praktycznego sensu. Ostatnie dwa palce były sprawne tylko w 30% procentach. Mogłem chwycić całą zaciśniętą dłonią uchwyt torby, kij czy kierownicę samochodu, ale wszelkie ruchy precyzyjne były niemożliwe. Niemal całkowicie niemożliwe było też przenoszenie prawą ręką naczyń, talerzy czy szklanek. Podczas dłuższego trzymania szklanki w prawej ręce, dłoń zaczynała zaciskać się, jakby chciała ją zgnieść, co też raz czy dwa razy w życiu mi się przytrafiło. Występowało w niej jakby minimalne drżenie zamiarowe (ruchy na przestrzeni około 1 mm, absolutnie niedostrzegalne gołym okiem przez zewnętrznego obserwatora), niekiedy odczuwałem, że głowa chce jeszcze trzymać szklankę, a ręka już nie. Z reguły, już po kilkudziesięciu sekundach musiałem odstawić szklankę. Chodzę wolniej i szybciej się męczę, niż człowiek całkowicie sprawny. Przed operacją sylwetka podczas chodzenia była lekko pochylona do przodu i w bok. Ręka była silnie przyciśnięta do prawego boku i zaciśnięta w pięść. Czasami przyciskałem ją do klatki piersiowej. Miałem problemy z chodzeniem do tyłu, robiłem to bardzo źle. Zła też była u mnie równowaga, często ją traciłem i upadałem. Po schodach w górę wchodziłem bez większego problemu, przy schodzeniu musiałem się jednak trzymać lewą ręką poręczy lub ściany. Napięcie mięśni przyczyniało się u mnie do ogólnego, zgeneralizowanego poczucia napięcia. Odczuwałem też dość silne napięcie mięśni na karku, między łopatkami. Ucisk na przeponę przyczyniał się do zadyszki, ostatnio także do lekkiego jąkania. Nerwy czaszkowe są u mnie w porządku, żaden mięsień głowy nie jest dysfunkcjonalny. II. Jak szukałem drogi leczenia choroby?Podczas pięcioletnich studiów w Instytucie Psychologii Uniwersytetu Łódzkiego (1995-2000), początkowo — przez pierwsze 3 semestry, moje zainteresowania koncentrowały się wokół środowiskowych teorii psychologicznych (psychoanaliza, behawioryzm, psychologia poznawcza i humanistyczna), jednak po bliższym poznaniu neurofizjologii oraz genetycznych teorii osobowości (psychologia różnic indywidualnych, temperament i inteligencja), zainteresowałem się bardziej neuropsychologią i psychologią biologiczną. Już na pierwszym roku studiów podczas omawiania tzw. zjawisk wypadania (deficyty funkcji psychologicznych wskutek uszkodzeń mózgu), zacząłem zastanawiać się nad ewentualnymi możliwościami kompensacji tych ubytków poprzez np. różnego rodzaju implanty. Pytałem moich wykładowców czy prowadzi się jakiekolwiek badania nad np. klonowaniem obumarłych komórek nerwowych, czy też próbami wynalezienia lub odkrycia w przyrodzie materiału, który byłyby w stanie zareagować na impulsację jonową z komórki nerwowej A i wywołać taką samą impulsację w komórce B. Odkrycia neurologów mogłyby wskazywać na to, że zaimplantowanie takiego materiału spowodowałoby pojawienie się utraconej funkcji neuropsychologicznej właśnie w tym materiale, jako skutek pewnej wypadkowej funkcji neuropsychologicznych innych, okalających materiał komórek. Można przypuszczać, że na poziomie subiektywnym oznaczałoby to pojawienie się u pacjenta utraconego zjawiska psychologicznego (oczywiście zagadnienie relacji miedzy funkcją psychiczną a strukturą mózgu jest o wiele bardziej złożone pod względem neuropsychologicznym, klinicznym i teoretycznym). Nie ukrywam, że jako osoba chora na MPD zacząłem studiować psychologię, bo zastanawiałem się, czy istnieją jakieś teoretyczne możliwości leczenia tej choroby. Przyznaję się, że podczas studiów nie wiedziałem jeszcze, że zjawisko spastyczności mięśni wywołane jest przez nadaktywność jakiejś partii komórek nerwowych analizatora ruchowego. Wydawało mi się, że choroba jest przede wszystkich wywołana przez tzw. wypadnięcie ruchu dowolnego, będące skutkiem przerwania szlaku nerwowego przewodzącego impulsy nerwowe z kory mózgowej do mięśni. Oznaczać mogłoby to, że część impulsów nerwowych powstających na poziomie kory mózgowej jako fizjologiczny komponent intencji ruchowych, nie trafia do mięśni, ponieważ przerwanie szlaku nerwowego na poziomie niższych pięter mózgu niezwiązanych z wolą i świadomością oznacza niemożność przekazania tych intencji do mięśni. Ponieważ zdawałem sobie sprawę, że dotychczas stosowane metody leczenia MPD dają bardzo przeciętne (chirurgia ortopedyczna) lub prawie żadne (rehabilitacja, farmakoterapia) rezultaty, myślałem o tym, że należy próbować oddziaływać w jakiś sposób na mózg. W styczniu 2003 roku, podzieliłem się z moją mamą pomysłem dotyczącym ewentualnego wszczepiania w dysfunkcjonalne miejsce mózgu jakichś specjalnych materiałów. Odpowiedziała mi, że może pod koniec życia doczekam się tego typu cudów. III. Leczyć się, czy nie leczyć? — oto jest pytanie
Po wizycie poszedłem na wolontariat do ośrodka dla uzależnionych od alkoholu (jako osoba niepełnosprawna nigdy nie znalazłem stałej pracy), gdzie pracowało lub było wolontariuszami kilku znajomych ze studiów. Podczas oczekiwania na początek spotkania AA, powiedziałem do mojej koleżanki: „Byłem dzisiaj u neurologa, który wybił mi z głowy robienie czegokolwiek". Wtedy ona podsunęła mi artykuł Olgi Woźniak Nastroić mózg (Przekrój, 20.7.2003, str. 42-45). Znalazłem tam opis pierwszej w Polsce operacji neurochirurgicznej MPD przeprowadzonej na 20-letniej Kamili z Bydgoszczy. Operację wykonał czołowy polski neurochirurg, pionier neurochirurgii czynnościowej w Polsce, profesor Marek Harat, w asyście profesora Miroslava Galandy, neurochirurga ze Słowacji, który wcześniej wykonał około 55 tego typu operacji, wszystkie zakończywszy sukcesem. Te ostatnie informacje zaczerpnąłem dopiero jakiś czas później z artykułu Joanny Bujakiewicz Uderzenie w porażenie ("Gazeta Wyborcza", 18.4.2003). Artykuł w "Przekroju" opublikowano w piątek, dzień po operacji Kamili. Przyznam się, że czytając opis jej rezultatów, nie wierzyłem własnym oczom.
Przypisy: [ 2 ] MPD — jest zespołem trwałych, lecz nie niezmiennych, różnorodnych
zaburzeń napięcia mięśni, czynności ruchowych i postawy wywołanych
uszkodzeniem mózgu lub nieprawidłowościami w jego rozwoju nabytymi przed
urodzeniem, w okresie okołoporodowym lub wkrótce po urodzeniu. [ 3 ] Leczenie neurochirurgiczne metodą DBS (ang. deep brain
stimulation — głęboka stymulacja mózgu), polega na wszczepianiu do mózgu
specjalnych stymulatorów w celu oddziaływania na nadaktywne komórki nerwowe
analizatora ruchowego. [ 4 ] Profesor Miroslav Galanda (Nemocnica Rooseveltova, Bańska
Bystrzyca, Słowacja). [ 5 ] Stymulator MEDTRONIC Firmy Eli Lilly (Houston, USA, na terenie Europy
dystrybuuje go Firma Timed, Bratysława, Słowacja). [ 6 ] Babińskiego odruch, objaw Babińskiego, objaw
podeszwowy, odruch bezwarunkowy polegający na odgięciu do góry palucha i zgięciu
pozostałych palców stopy podczas drażnienia skóry podeszwy. U osób dorosłych
jest to odruch nieprawidłowy (normalny u dzieci do 4. roku życia), świadczący o uszkodzeniu ośrodkowego układu nerwowego (u zdrowego dorosłego człowieka
po podrażnieniu skóry stopy zginają się wszystkie palce). Odruch Babińskiego
został opisany po raz pierwszy w 1896 przez Józefa Babińskiego. « Zdrowie (Publikacja: 29-01-2007 )
str. 5239 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| [ Regulamin publikacji ] [ Bannery ] [ Mapa portalu ] [ Reklama ] [ Sklep ] [ Zarejestruj się ] [ Kontakt ] Racjonalista © Copyright 2000-2018 (e-mail: redakcja | administrator) | ||




 Nazywam się Andrzej Zakrzewicz, mieszkam w Łodzi. Urodziłem się 20.12.1974 roku, mam 32 lata. Od urodzenia choruję na lekką postać
Nazywam się Andrzej Zakrzewicz, mieszkam w Łodzi. Urodziłem się 20.12.1974 roku, mam 32 lata. Od urodzenia choruję na lekką postać
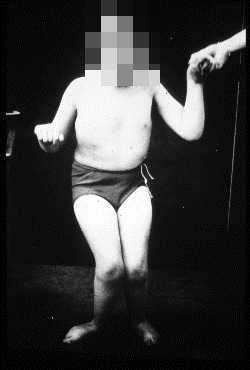 Mam czterokończynową,
tetraparetyczną postać mózgowego
porażenia dziecięcego, poszczególne
kończyny mają różny
poziom spastyczności. Ręka lewa jest sprawna prawie w 100%, nią
właśnie piszę i jem, wykonuję większość
czynności, niemniej
jednak lekarze stwierdzają w niej minimalny procent spastyczności, co potwierdził
też Profesor Galanda podczas
badania młoteczkiem
neurologicznym w dniu 25.10.2004 roku. Odruchy
nadgarstkowy i łokciowy w lewej
ręce były lekko wygórowane. Lewa noga wykazywała kilkunastoprocentową
spastyczność. Kolano znajdowało
się w lekkim przykurczu,
prostowało się dopiero po
oparciu pięty o ziemię.
Występowały patologiczne odruchy neurologiczne
jak odruch kolanowy wygórowany
(kolano podskakuje po
uderzeniu młoteczkiem neurologicznym)
oraz odruch Babińskiego
Mam czterokończynową,
tetraparetyczną postać mózgowego
porażenia dziecięcego, poszczególne
kończyny mają różny
poziom spastyczności. Ręka lewa jest sprawna prawie w 100%, nią
właśnie piszę i jem, wykonuję większość
czynności, niemniej
jednak lekarze stwierdzają w niej minimalny procent spastyczności, co potwierdził
też Profesor Galanda podczas
badania młoteczkiem
neurologicznym w dniu 25.10.2004 roku. Odruchy
nadgarstkowy i łokciowy w lewej
ręce były lekko wygórowane. Lewa noga wykazywała kilkunastoprocentową
spastyczność. Kolano znajdowało
się w lekkim przykurczu,
prostowało się dopiero po
oparciu pięty o ziemię.
Występowały patologiczne odruchy neurologiczne
jak odruch kolanowy wygórowany
(kolano podskakuje po
uderzeniu młoteczkiem neurologicznym)
oraz odruch Babińskiego  Wszystko
zaczęło się 23.7.2003 roku.
Tego dnia poszedłem do neurologa na pewną rutynową
wizytę. Zapytałem
panią doktor o ewentualne próby leczenia MPD jakimiś
stricte
neurologicznymi metodami: „Czy
coś próbuje się z tym
robić?". Lekarka odpowiedziała:
„No nic się nie robi,
bo co można zrobić?
Była komórka, nie ma komórki.
Drogę piramidową szlag trafił, w żaden sposób się jej nie odbuduje. No
jak? Droga piramidowa
niesie
impulsację z kory mózgowej
do mięśni". Kiedy zapytałem jeszcze o możliwość jakiegoś leczenia za granicą odpowiedziała tylko: „A niech sobie
pan daruje".
Wszystko
zaczęło się 23.7.2003 roku.
Tego dnia poszedłem do neurologa na pewną rutynową
wizytę. Zapytałem
panią doktor o ewentualne próby leczenia MPD jakimiś
stricte
neurologicznymi metodami: „Czy
coś próbuje się z tym
robić?". Lekarka odpowiedziała:
„No nic się nie robi,
bo co można zrobić?
Była komórka, nie ma komórki.
Drogę piramidową szlag trafił, w żaden sposób się jej nie odbuduje. No
jak? Droga piramidowa
niesie
impulsację z kory mózgowej
do mięśni". Kiedy zapytałem jeszcze o możliwość jakiegoś leczenia za granicą odpowiedziała tylko: „A niech sobie
pan daruje".